最近,國內網站被一則新聞「罕見病葯賣到近70萬一針」刷屏了。據稱,治療脊髓性肌萎縮症的特效藥諾西那生鈉注射液,在中國市場上一針要賣70萬元人民幣,而在澳洲只賣41澳元(摺合人民幣約205元)。
7月31日,一則自媒體發布的「求葯」消息引起各界關注。當日,名為「黑土影像」的自媒體發布了一篇標題為《湖南一男嬰ICU中急需特效藥救命,5毫升70萬元,父親瞬間絕望》的文章。
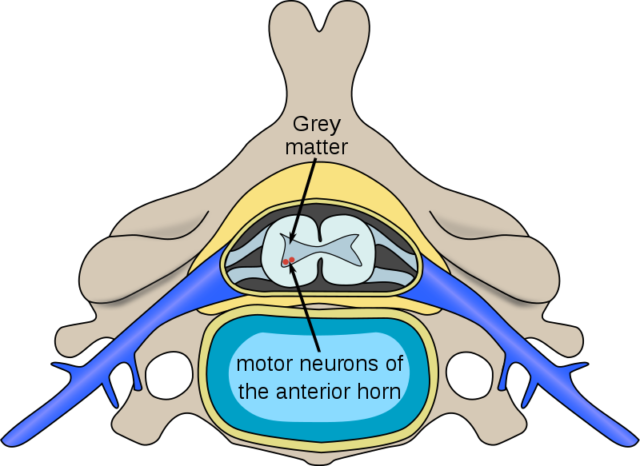
文章里寫到的男嬰名叫武長毅,出生於2019年7月。出生不久便患上了脊髓性肌萎縮症,一種由脊髓前角運動神經元變性導致肌無力、肌萎縮的疾病。
據說,只有特效藥諾西那生鈉才能救命,但是一支就要70萬元的價格,讓男孩一家絕望了。該男孩的父親在塑料廠打工,母親沒有工作,在家照顧小孩。雙方老人動用了所有人脈去借錢,最終還是支撐不下去。不過該文章的真實性暫未證實。
據南方都市報報道,該藥物上市後,在國內目前售價為每支69.7萬元。但是最引起網友關注的是,諾西那生鈉在國外的售價並不高昂,價錢可以說是天壤之別:此葯在澳洲只賣41美元,相當於人民幣200多元!如此大的價格反差引來眾多網友質疑。
治療SMA完全是自費藥物
脊髓性肌肉萎縮症(SMA)是一種罕見的遺傳性神經肌肉疾病,又稱為「嬰幼兒遺傳病殺手」。
SMA分為SMA-I型、II型、III型和IV型,如果不進行治療,大多數SMzhonggA-I型的病患無法存活到兩歲。
而目前國內唯一治療該疾病的藥物即為諾西那生鈉注射液。
據南方都市報,去年2月22日,國家葯監局批准了諾西那生鈉注射液用於治療用於治療5q型脊髓性肌萎縮症。
在上市後,該藥物在國內售價為每支69.7萬元,每年需反覆注射且屬於完全自費藥物。
諾西那生鈉注射液
諾西那生鈉注射液由渤健公司(Biogen Idec Ltd)研發,2016年12月23日首次在美國獲批,是全球首個SMA精準靶向治療藥物。該藥物在歐盟、巴西、日本、韓國、加拿大等國家也獲得批准用於治療SMA。
另一款治療SMA的藥物則是由諾華旗下AveXis公司研發的基因療法Zolgensma,但這款藥物目前僅在歐盟、美國、日本等上市,國內還未獲准上市。
為何醫保不能報銷?
國家醫保局信訪辦一工作人員在接受媒體採訪時表示,諾西那生鈉注射液的價格是由葯企自行定價,所以該葯在每個國家的價格存在一定出入,
「除了藥物的原材料、研發成本等,葯企業也會考慮利潤問題,加上該藥物目前在國內處於市場壟斷的情況,價格也一直居高不下。」
「去年開始國家就在和葯企談判,由專家組研究定價,具體定價多少不清楚。但是納入醫保的事沒有談下來,因藥物價格下不來,就始終沒辦法進入到醫保目錄。」該工作人員表示。
涉事公司(渤健)這麼回應
由於藥物價格的事件持續發酵,涉事公司也作出了回應。據南方都市報,記者收到了渤健公司就諾西那生鈉注射液的回應說明。

針對國內定價與澳洲「定價」存在差異的問題,渤健表示:
41澳元並非是諾西那生鈉注射液在澳洲的定價。
「實際上,諾西那生鈉注射液已被納入藥品福利計劃,藥品的政府採購單支價格為11萬澳元。」
按照聲明的意思,也就是說,澳洲患者自付的41澳元,也就是上述新聞里200多元人民幣是醫保報銷之後的價格;但該藥物在國內並未進入醫保報銷目錄,也未能有資格參與國家醫保談判,所以價格為70萬元。
其實,諾西那生鈉注射液在全球的定價也不一樣。
該藥物在美國的治療費用上定價為12.5萬美元/針,首年需要注射6次,治療費用約75萬美元,第二年的費用降低一半至37.5萬美元。
不過在澳洲,由於該藥物納入當地的藥品福利計劃,今年開始最多只需支付41澳元(有優惠卡僅支付6.6澳元)。
就醫保談判方面,此前有說法稱系因「價格未降下來而進不了醫保」,對此,渤健相關負責人表示,2019年未通過醫保談判降價進入醫保,原因在於藥物「條件不符」。
「根據國家相關規定,參加2019年國家醫保談判的藥品必須是2018年12月31日前獲得批准的藥品。諾西那生鈉注射液於2019年2月獲批,不符合參加2019年國家醫保談判的條件,因此並未參加2019年國家醫保談判。」上述負責人稱。
目前在針對SMA治療上,除渤健之外,諾華公司的Zolgensma也是治療該疾病獲批的藥物,該葯在2019年於美國上市,但尚未進入中國。據悉該葯通過靜脈注射完成一次性給葯,但Zolgensma的定價也被視為「天價」,高達210萬美元(約合人民幣1500萬元),且只針對2歲及以下的SMA患者。
據共同社報道,Zolgensma在日本的售價是1.6707億日元(約合人民幣1102萬元),是日本國內價格最貴的藥物,用藥對象為未滿2歲的患者。2020年5月日本厚生勞動省才將其列為公共醫療保險適用對象。
200元一針的進口葯為何國內賣70萬?
罕見病藥物的高價,如何降低成本、引入更多元的支付方法,以惠及更多患者正成為業界和大眾關心及探討的問題。
上海市衛生和健康發展研究中心主任金春林在接受21世紀經濟報道採訪時解釋:「這個新聞里的價差,是將個人自付費用和藥品總費用混淆一談。」
他說:「一是反映出我們國家儘管整個醫療保障制度覆蓋率達到95%以上了,保險覆蓋的寬度和強度還非常脆弱,老百姓大病負擔仍然很重;
二是不能一味苛責葯企,罕見病的病人少,研發成本高,要回收研發成本均攤到每個患者身上的錢就貴。
應該用國家風險分攤的方法去解決這個問題,用全國人口的大數法則提高特病醫保統籌層級至國家級,進行籌資和風險分攤,國家層面建立罕見病專項保障制度顯得非常緊迫和重要。」
8月6日,IQVIA艾昆緯中國管理諮詢執行總監李揚陽在IQVIA中國罕見病醫療保障論壇上表示,回顧過去10年中國在罕見病的歷程,依然面臨三個保障:
第一、藥物的可獲得性上依然有很大的缺口。
第二、對於罕見病的醫療保障,依然缺乏全國層面的制度化的設計,同時一些超高值的罕見病藥物在醫保上沒有實現0的突破。
第三,罕見病的醫療保障在不同的區域之間,在中國不同省市之間存在非常大的挑戰。
目前,進入國家醫保的藥物還只是少數:中國有35種罕見病、63個藥物已經在中國上市,目前只有21種罕見病相關的38個治療藥物被納入到國家醫保目錄里,意味著還有非常多的罕見病藥物沒有被納入醫保。」
罕見病由於發病率很低,所以又稱為「孤兒病」。罕見病包括了:「玻璃人」(血友病)、「木偶人」(多發性硬化症)、「不自覺跳舞」(亨廷頓舞蹈症)、「鬆軟兒」(脊髓性肌萎縮症)。
罕見病不是一種疾病,而各國對罕見病的定義和標準都不一樣:
罕見病在美國是患病人數低於20萬人的疾病;在歐盟是患病率低於1/2000的疾病;在日本是患病人數低於5萬人或總病患數18萬人以下的難治或頑固性疾病。中國對罕見病還沒有正式的定義,但本地醫學專家普遍接受以新生兒疾病發病率萬分之一、其他疾病患病率50萬分之一作為分界點。
全世界已知的罕見病約有7000種,按照五十萬分之一發病率測算,預估我國罕見病患者總數不低於2500萬。
大多數罕見疾病都是遺傳性疾病,即使癥狀沒有立即出現,可能會伴隨一個人的整個生命。EURORDIS數據稱個別罕見疾病可能隻影響一百萬人中的一人,但所有罕見疾病患者共占歐盟人口的6%至8%。
罕見病面臨的困境
罕見病的首要困難是難診斷。世界上6000多種罕見病當中,有許多病症仍然缺乏可靠的檢測方法來辨識。
罕見病的其次困難是「無葯可用」。治療罕見病的藥物又叫孤兒葯,由於患者太少,在正常的市場條件下,無法靠銷售回收前期高額的研發投入,製藥公司對開發僅針對少數患者的產品幾乎沒有興趣。所以罕見病人首先面臨的是無葯可醫。
2018年4月,國家衛生健康委員會等5部門聯合制定了《第一批罕見病目錄》,包含121種罕見病。據不完全統計,僅44個病種有相關藥物在全球上市,多數疾病還處於無葯可治的狀態。
由於罕見病藥物罕見,當然價格也就很金貴了。據EvaluatePharma《Orphan Drug Report 2018》的數據顯示,預計從2018年到2024年,全球孤兒葯銷售將以11.3%的複合年增長率增長,是非孤兒葯市場6.4%的兩倍;預計到2024年,孤兒葯將佔全球處方葯銷售額的五分之一,達到2620億美元。
中國葯促會醫藥政策委員會副主任劉軍帥介紹,在罕見病領域,我國已有很多地方探索出很多模式,比如浙江模式、青島模式,這些模式都是由當地政府主導,部分病種多方共付的模式。
劉軍帥表示:「醫療保障制度最關鍵在於公平和可持續。」劉軍帥認為,一方面可以將社會保險與慈善相結合,提高罕見病葯報銷比例;另一方面,針對罕見病醫保報銷制定出獨立的罕見病政策,單獨籌資單獨支付。醫保三大要素,籌資、待遇、付費,三者均需獨立。
「罕見病醫療保障是一個倫理問題,少數人的生命也是生命,所以必須給予良好的福利政策;但是,如果與其他病放在同一個體系里,公平性問題必然繞不開,所以需要獨立籌資獨立運作。」
(責任編輯:歐陽宇琦)

